
Joan Amondi, Jean-Hervé Bradol, Vanja Kovacic & Elisabeth Szumilin
Joan Amondi est diplômée en littérature de l’université Moï d'Eldoret, au Kenya. Elle est intervenue comme interprète, traductrice et assistante de recherche au sein du Crash.

Médecin, diplômé de Médecine tropicale, de Médecine d'urgence et d'épidémiologie médicale. Il est parti pour la première fois en mission avec Médecins sans Frontières en 1989, entreprenant des missions longues en Ouganda, Somalie et Thaïlande. En 1994, il est entré au siège parisien comme responsable de programmes. Entre 1996 et 2000, il a été directeur de la communication, puis directeur des opérations. De mai 2000 à juin 2008, il a été président de la section française de Médecins sans Frontières. De 2000 à 2008, il a été membre du conseil d'administration de MSF USA et de MSF International. Il est l'auteur de plusieurs publications, dont "Innovations médicales en situations humanitaires" (L'Harmattan, 2009) et "Génocide et crimes de masse. L'expérience rwandaise de MSF 1982-1997" (CNRS Editions, 2016).
Vanja Kovačič est anthropologue de la santé. Chercheuse au Crash pendant plusieurs années, elle travaille actuellement à la Manson Unit de MSF UK.
PARTIE 3 : Stéréotypes culturels, comportements sanitaires et demande de soins chez les patients vih/sida à Homa Bay, Kenya
Vanja Kovacic et Joan Amondi
Paris, février 2010
I. INTRODUCTION
1.1. “SEXUALITÉ AFRICAINE” ET PROPAGATION DU VIH
L’ouest du Kenya, où se trouve Homa Bay, est l’une des régions du pays les plus sévèrement touchées par le vih. On estime que la prévalence y est 14% plus élevée que la prévalence nationale (Chiao et al., 2009; MSF France, 2009; National AIDS Control Council, Kenya, 2005), aussi la question s’impose-t-elle : pourquoi ces chiffres à Homa Bay et pas dans d’autres régions du Kenya ?
Les raisons communément avancées pour expliquer cette disproportion dans la distribution du vih mettent en avant les particularités des pratiques et traditions culturelles des Luo, un groupe ethnique dominant au Kenya occidental. La culture luo, caractérisée par la polygamie, les rites de purification sexuelle, et la pratique du léviratLes rituels de purification sexuelle, qui obéissent à des règles strictes, sont encore en usage notamment dans les zones rurales de la province de Nyanza pour célébrer les périodes de semailles et de récolte, la naissance d'un enfant, etc. Les veuves doivent pratiquer ces rituels après la période de deuil afin d’honorer la mémoire du défunt mari et de se libérer pour leur prochain mariage. La transmission de la veuve en héritage (ou lévirat) est souvent liée à ces deux rites, qui sont de courte durée (deux ou trois jours, généralement) et précèdent le remariage avec un nouvel époux, qui traditionnellement appartient à la famille du défunt. a été le terreau de discours culturalistesLe terme “culturaliste” se réfère à la définition large de la “culture” comme un ensemble d’attitudes, d’aspirations, de croyances, partagées par une communauté. sur la propagation du vih au Kenya, tant chez les scientifiques, les experts médicaux que chez les Luo eux-mêmes.
Ces discours ne datent pas d’hier et remontent à l’époque coloniale. Les textes des colonisateurs abondent en explications sur la propagation de maladies spécifiques, en particulier les maladies sexuellement transmissibles, et établissent un lien avec la culture et les comportements des autochtones africains. Au dix-neuvième siècle, par exemple, l’Ouganda connut simultanément une épidémie de tréponèma pertenue, non-sexuellement transmissible (le pian), et de treponema palladium, sexuellement transmissible (la syphilis). Les articles médicaux imputaient ces deux infections au “comportement immoral” des Africains (Vaughan, 1991). Non seulement les Africains étaient considérés comme dotés d’une apparence différente et d’une prédisposition aux maladies, mais on leur attribuait également des tendances et des comportements différents en matière de sexualité, que l’on en vint à définir comme une “sexualité africaine” (Caldwell et al., 1989).
La “sexualité africaine” était répartie en deux catégories : la sexualité masculine et la sexualité féminine ; cette dernière, en particulier, fit l’objet de toute l’attention des puissances coloniales. La femme noire africaine était décrite comme dégénérée, primitive et lubrique : un synonyme de prostituée ou de femelle animale. On la dépeignait comme “doublement dangereuse, étant à la fois Africaine et sauvage et femelle et sauvage” (139:1999). La femme noire africaine symbolisait la maladie vénérienne, aux antipodes des femmes de l’Angleterre du dix-neuvième siècle considérées comme “reproductrices de la race” et chez lesquelles la sexualité féminine était “domptée avec succès” (Vaughan, 1991).
Au début de l’épidémie de vih, ces stéréotypes raciaux ont été utilisés pour sélectionner les comportements favorisant la dissémination de la maladie. Mais plus tard, quand la notion de ”race” fut contestée dans les milieux scientifiques, il apparut commode de lui substituer des arguments portant sur des caractéristiques culturelles spécifiques censées provoquer les épidémies.
1.2. LA CULTURE LUO ET LA PROPAGATION DU VIH
Dans le cas du groupe ethnique des Luo, l’idée selon laquelle la propagation du vih serait déterminée par la culture est profondément ancrée dans les esprits et encore aujourd’hui, étonnamment, cette notion ne se démarque pas des conceptions coloniales. Les théories culturalistes affleurent non seulement dans les articles scientifiques ayant fait l’objet d’une revue par les pairs (cf. par exemple Ayikukwei et al., 2008 ; Ogoye-Ndegwa, 2005), mais en plus elles sont devenues une croyance commune partagée par les dispensateurs de soins de santé, y compris MSFPapier JHB Homa Bay page X. (cf. Fin de mission, Kenya (2003-2007), rapport interne).
Il y a certainement un raisonnement intuitif derrière les arguments culturalistes. Les rites de purification sexuelle, le lévirat et la polygamie, même s’ils disparaissent progressivement, représentent encore, dans les régions rurales du Luoland, un aspect important de la vie quotidienne. Mais écoutons ce que les anciens Luo, qui sont certainement les mieux placés pour réfléchir à leur propre culture, ont à nous dire sur la propagation du vih :
“Dans l’ancien temps les jeunes respectaient leurs aînés, mais plus maintenant. Et les gens ne mouraient pas comme ils meurent aujourd’hui. Les hommes avant ils avaient entre vingt-trois et vingt-cinq ans (quand ils se mariaient), mais aujourd’hui ils se marient même à quinze ans. Les femmes se mariaient à l’âge de dix-neuf ou vingt ans. Dans l’ancien temps les jeunes femmes respectaient les parents, elles s’abstenaient (d’activité sexuelle) avant l’heure ! Elles attendaient d’être mariées. Et les parents devaient approuver le mariage. En fait dans l’ancien temps, les filles étaient vierges au moment du mariage, mais plus maintenant. Les filles, une fois mariées, elles restaient là (à la maison), même si elles étaient jeunes. On n’allait pas voir ailleurs (pour des aventures extraconjugales), ça ne se faisait pas du tout ! Mais c’est fini tout ça. De nos jours, les filles sortent pour chercher l’argent de l’homme. Elles couchent pour l’argent, pour aider leurs parents. Et avant, la maladie n’existait pas (le sida). Mais aujourd’hui il y a une maladie et elle tue les gens, alors les gens dépendent des autres pour s’occuper d’eux... Donc les gens couchent pour de l’argent.. Il y a beaucoup de boîtes de nuit, les discos. Et il y a des hommes jeunes et ils épousent des jeunes filles sans le consentement de leurs parents. Les jeunes hommes travaillent comme journaliers, à la tâche. Alors ils gardent l’argent et le soir ils vont en boîte et c’est là qu’ils attrapent la maladie. Et puis quand ils rentrent à la maison, c’est aux anciens de s’occuper d’eux quand ils tombent malades. Alors c’est un problème...
La femme donnée en héritage, dans l’ancien temps, c’était pour protéger les enfants. Parce qu’avant les femmes ne pouvaient pas s’occuper seules des enfants. La nourriture, les vêtements – c’était l’homme qui y pourvoyait. Mais de nos jours, les femmes même âgées se remarient avec un homme plus jeune, ce qui n’est pas très correct. Avant, la veuve était transmise en héritage mais (il y avait des règles), il fallait que ce soit un beau-frère (au parcours connu) de la dame (la veuve). Et les anciens devaient s’asseoir ensemble pour en discuter et ils devaient l’approuver, avant que la succession ait lieu. Mais aujourd’hui, à l’époque moderne, ce n’est plus comme ça... Les gens se marient avec n’importe qui. Et c’est même pire, à cause de cette maladie, cette maladie mortelle (le sida). Maintenant les gens se marient au hasard.” (Un ancien, Homa Bay, 19/4/2010).
Les aînés, témoins depuis des décennies de la lutte de leur communauté contre le vih, disent clairement que ce n’est pas la culture luo ancestrale, mais un changement dans cette culture, une inflexion dans les pratiques culturelles et les justifications qui les sous-tendent, qui a engendré la maladie, la mort et l’exacerbation des problèmes sanitaires et sociaux. Ils insistent sur le fait que leurs coutumes, comme le lévirat, étaient toujours encadrées ou régies par des règles précises ; et les anciens étaient chargés de veiller au respect des codes de conduite, conformément aux principes sur lesquels ils reposaient. Bien plus que la “vieille” culture luo, ce sont l’influence du style de vie occidental, tels les night-clubs, le non respect des anciennes règles sociales liées au mariage, la généralisation des emplois précaires payés en espèces et l’épidémie de vih elle-même qui, en créant de nouvelles pressions existentielles sur la communauté, contribuent à propager la maladie. Et même au contraire, à en croire les aînés, l’ancienne culture luo, si elle était demeurée intacte, aiderait à prévenir l’infection par le vih. En outre, jusqu’à présent, aucune preuve solide, épidémiologiquement établie, n’a été apportée pour étayer l’approche culturaliste de la propagation du vih ou pour l’appuyer face à des analyses centrées sur l’économie ou la physiologie.
1.3. QUI EST COUPABLE ET QUI EST RESPONSABLE?
Depuis les débuts de la lutte contre le vih jusqu’à nos jours, les stéréotypes raciaux, qu’il s’agisse de la “sexualité africaine” ou des spécificités culturelles des Luo, ont été invoqués avec succès dans les discours simplificateurs sur la propagation du vih. Puisque la polygamie et la prostitution apparaissent comme des coupables évidents dans la transmission du virus, on fait souvent silence sur les infections vih causées par les interventions médicales. Cependant, lorsque Gisselquist et al. (2003) ont examiné les mesures de risque brut pour les infections vih en Afrique dans les années 1980, ils ont prouvé que le vih se transmettait davantage par une exposition aux soins délivrés par les structures sanitaires que par voie sexuelle, cette dernière étant censée constituer le principal mode de contamination. Les auteurs vont plus loin en affirmant que ces preuves ont été délibérément ignorées afin de conserver la confiance du public dans le secteur de la santé. Ainsi, comme souvent, les thèses culturalistes ciblent automatiquement la culture des patients ou des communautés mais ferment les yeux sur la puissante influence, peut-être encore plus hégémonique, de la culture propre aux systèmes de santé et à leurs interventions médicales. En fait, cette culture est rarement mise en question.
La volonté de maintenir la confiance du public dans les institutions médicales conduit donc souvent à des points de vue biaisés. Nous présentons ici un exemple de comportement en matière de recherche de soins qui révèle les détails d’un tel biais ; il montre aussi que reporter la faute sur le patient est une méthode fréquemment utilisée pour écarter la responsabilité des prestataires de soins, qui pourtant contribuent grandement au problème. Il est important de garder cela à l’esprit, puisque les thèses relatives aux épidémies de vih ont toujours été inséparables de la notion de faute (faute individuelle, culturelle, nationale, et internationale). Il convient d’être très prudent car l’approche culturaliste peut être utilisée non seulement pour simplifier à l’excès la complexité d’un problème, mais également pour justifier éventuellement à l’avenir une distribution inégale de soins médicaux. Malheureusement, à l’heure où le financement pérenne des ARV est en question, il ne s’agit pas d’une menace hypothétique.
II. POURQUOI LES PATIENTS SE PRESENTENT-ILS TARDIVEMENT DANS LES STRUCTURES DE SANTE OFFICIELLES ?
L’un des problèmes soulevés par l’approche culturaliste nous est apparu clairement alors que nous menions une étude sur le comportement en matière de demande de soinsLe comportement en matière de demande de soins recouvre les différentes options thérapeutiques auxquelles recourent les patients, avec les raisons de leur choix et les facteurs qui contributent aux décisions prises.chez les patients luo. La question posée dans le cadre de cette recherche était : “Pourquoi certains patients accèdent-ils à des soins vih très tardivement dans la progression de leur maladie ?” Nous avions en effet observé que de nombreux patients se trouvent dans les services médicaux de l’hôpital de Homa Bay, et qu’ils sont grabataires, incapables de marcher, et atteints de formes graves d’infections opportunistes. Après en avoir discuté avec des travailleurs de santé, nous avons compris que, de l’avis général, ces patients préfèrent les traitements traditionnels aux traitements occidentaux, car c’est une partie intégrante de leur culture. L’autre hypothèse est qu’ils attendent d’être très malades avant de se présenter dans les institutions médicales officielles. Ainsi, la conviction commune se fondait sur des points de vue culturalistes concernant les malades, impliquant clairement que la solution se trouvait du côté du patient, dont il fallait étudier et changer le comportement.
Or comme nous le démontrons dans cet article, les résultats de cette recherche ont révélé que la culture – du moins la culture pratiquée par ces communautés – ne jouait pas un rôle décisif en éloignant les patients des structures de soins. Bien au contraire, les institutions médicales, et la culture qu’elles propageaient, contribuaient elles-mêmes à faire obstacle à un traitement précoce. Ce constat incite certainement à revoir les jugements évoqués plus haut et à susciter un débat sur le partage des responsabilités entre le patient et le dispensateur de soins.
On étudie généralement les comportements en matière de demande de soins (ce qui est l’objet de cette recherche) dans le but d’orienter le comportement du patient vers les actions souhaitées par les institutions. Les fournisseurs de soins incitent au dépistage du vih et au traitement précoce des individus séropositifs, en raison des nombreux avantages que cela présente : mise en route plus précoce du traitement, moins d’effets secondaires, et meilleur pronostic, avant le développement d’infections opportunistes difficiles à combattre comme la tuberculose, la méningite, le sarcome de Kaposi, etc. (Harries et al., 2004). Outre les bénéfices sur le plan physique, sur le plan social également les patients auraient intérêt à recevoir un traitement plus tôt, puisque les symptômes visibles des premiers stades (maladies de peau, perte de poids sévère) restent alors plus discrets voire absents, ce qui leur évite d’être stigmatisés. Par ailleurs ils conserveraient leur force physique et pourraient travailler et donc subvenir aux besoins de leur famille. En résumé, ce ne sont pas les bénéfices d’un traitement précoce qui sont en question dans cette discussion, mais les moyens de l’obtenir.
Il est évident d’après les dossiers médicaux qu’une grande proportion de patients se présentent à la Clinique B, gérée par MSF France, avec un “retard” considérable. Les patients interrogés, par exemple, avaient accès à des soins vih en moyenne un an et demi après que l’on ait soupçonné une infection par le virus. Ce soupçon était lié à la révélation par leur partenaire de sa séropositivité ou à leur propre expérience de symptômes persistants d’infections opportunistes. Regardons ce qui se passe durant cette longue période avant que les patients s’inscrivent dans le programme de traitement.
2.1. VERS QUI SE TOURNENT LES PATIENTS POUR ÊTRE AIDÉS ?
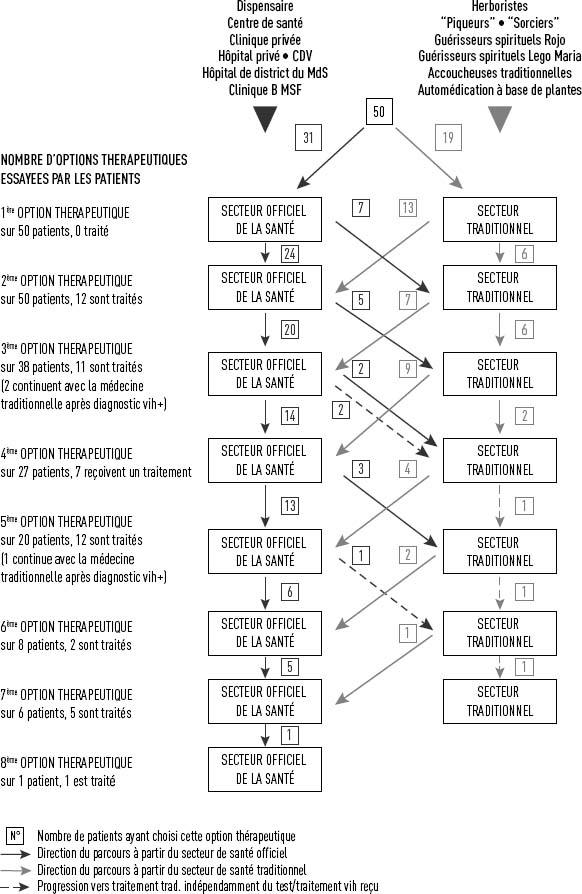
Le diagramme ci-dessous a été élaboré à partir de l’analyse de 50 entretiens avec des patients (25 hommes et 25 femmes) (pour plus de détails sur la méthodologie, cf. Kovacic
V. (2010) Operational Report I). Le récit/témoignage de chaque patient a été retracé dans un ensemble de parcours, rassemblés dans le Diagramme 1.
L’analyse des parcours de demande de soins (les démarches entreprises par les patients et les options thérapeutiques auxquelles ils ont recouru avant de finir par recevoir un traitement vih/sida) révèle une réalité inquiétante. Plus de la moitié des patients (62%) ont commencé par les services sanitaires institutionnels, où l’on pouvait potentiellement les tester pour le vih, tels les dispensaires, cliniques privées, hôpitaux de district, etc. Au cours des quatre premières visites aux centres de santé, l’échec diagnostique (le fait de ne pas avoir diagnostiqué des patients porteurs du vih) s’élevait en moyenne à 74 % (1ère visite : 100 %, 2ème visite : 68 %, 3ème visite : 59 %, 4ème visite : 74 %, 5ème visite : 40 %, 6ème visite : 75 %, 7ème visite : 17 %, 8ème visite : 0%). Par ailleurs, plus de la moitié (57%) des patients sont passés par au moins 4 étapes différentes avant de recevoir un traitement adéquat. Le nombre maximum de démarches rapportées n’était pas moins de huit avant l’obtention du traitement souhaité.
Cela nous amène à la conclusion suivante : bien que le vih/sida soit un grave problème de santé publique dans la région et que les patients se rendent régulièrement dans les institutions sanitaires officielles, la capacité de diagnostic du vih dans les centres de santé est extrêmement faible. Ainsi, un faible indice de suspicion (la capacité du clinicien à suspecter une infection vih) allié à une capacité de diagnostic médiocre (manque de capacités techniques) constituait une raison essentielle des traitements tardifs.
Malgré cela, et comparé aux médecines traditionnelles, le secteur officiel de la santé est celui qui attire le plus de patients en recherche de soins ; la fréquentation y est considérablement plus élevée (en moyenne 19 patients par étape) que dans le secteur traditionnel (en moyenne 7 patients par étape). Plus d’un tiers des patients (34%) se sont tournés vers les systèmes de santé traditionnels en deuxième option, après avoir été déçus par l’inefficacité du traitement donné dans les structures de santé officielles. A l’inverse, sur 19 patients qui ont commencé par la médecine traditionnelle, 68 % se sont ensuite tournés vers la médecine officielle pour bénéficier d’un traitement.
En bref, les structures de santé officielles représentent la principale option thérapeutique que choisissent les patients qui développent des symptômes vih. Une médiocre capacité diagnostique résulte en un traitement qui n’apporte pas le soulagement des symptômes souhaité. Cela retarde considérablement la prochaine visite au centre médical et influence le choix d’un traitement traditionnel comme alternative.
Diagramme 1: Parcours de soins des patients (basé sur 50 récits de patients)
2.2. LE DÉNI INSTITUTIONNEL
Si les patients qui s’adressent en première option aux institutions médicales officielles étaient correctement diagnostiqués, ce serait la fin de leur long parcours de demande de soins. Pour décrire ce phénomène, nous utilisons le terme “déni institutionnel”, par lequel nous désignons l’incurie et la résistance des institutions (quelle qu’en soit la raison) à diagnostiquer les patients porteurs du vih alors même que les symptômes devraient clairement suggérer la possibilité d’une infection par ce virus.
L’on peut citer par exemple le cas d’une patiente qui s’est présentée à l’hôpital de district de NdhiwaLes hôpitaux de district occupent le plus haut échelon dans l’organisation du système de santé local. Cela signifie qu’ils disposent de beaucoup plus de ressources, de personnel et de matériel médical que les centres de santé d’un échelon inférieur. En théorie, ils devraient être équipés pour assurer le diagnostic et le suivi du vih. avec une diarrhée persistante. Malgré un symptôme évident laissant supposer une infection par le vih, cette patiente a été traitée pour la typhoïde pendant une période de deux ans, sans jamais qu’on lui propose un test vih lors de ses visites au centre de santé. Autre exemple, celui de ce patient qui, à l’issue de quelques consultations dans la partie MdS de l’hôpital de district de Homa Bay (qui est une extension de l’unité de soins vih/sida de MSF), a été traité pour “paludisme sévère”. Après une longue période de frustration sans amélioration des symptômes, un test vih lui a finalement été proposé.
Les pathologies les plus couramment traitées, au début du parcours de demande de soins, étaient le paludisme et la fièvre typhoïde. Sans surprise, les patients, déçus par un traitement inefficace, recouraient aux méthodes traditionnelles comme alternative et il leur a fallu longtemps avant de se décider à se rendre de nouveau dans un centre de santé. Cette décision reposait aussi sur l’explication traditionnelle des maladies en cas d’échec de diagnostic dans les institutions sanitaires : “Si on souffre d’une maladie luo, les tests à l’hôpital ne montrent rien dans le sang”.
Ainsi, contrairement à l’argument qui attribue les retards de traitement au manque d’initiative des patients (leur capacité à demander des soins), ce sont en fait les capacités de dépistage du vih qui font défaut dans les institutions sanitaires pour détecter plus d’infections vih au stade précoce de la maladie.
2.3. TRAITEMENTS TRADITIONNELS
Bien qu’ils adhèrent en majorité au secteur institutionnel de la santé, bon nombre des patients interrogés (72% au total) se tournent vers la médecine traditionnelle, qui demeure une option thérapeutique importante dans la recherche de soins. La description qui suit donne quelques détails sur les pratiques utilisées ainsi qu’une évaluation critique de l’interaction conceptuelle des guérisseurs traditionnels avec la médecine officielle.
Les traitements traditionnels sont dispensés par : les guérisseurs traditionnels (“sorciers”, herboristes, accoucheuses traditionnelles ou matronesAlors que les “sorciers” et les guérisseurs religieux revendiquent des pouvoirs spirituels, les accoucheuses traditionnelles et les herboristes ne revendiquent que des compétences techniques, comme la connaissance des plantes et des dérèglements organiques.) et les guérisseurs religieux, essentiellement de confession Roho et Legio Maria. Le traitement traditionnel consiste à boire des infusions de plantes, sucer des herbes séchées, prendre des bains de plantes, et inciser superficiellement la peau pour y appliquer des mélanges de plantes. La guérison spirituelle consiste à prier, asperger le patient d’eau bénite et boire de l’eau bénite.
Ce type de traitement est associé au diagnostic de deux maladies traditionnelles distinctes : la chira et la sorcellerieLa chira est associée à des symptômes de dépérissement progressif, et au pays Luo elle est attribuée au non respect des coutumes et rites luo. La sorcellerie (witchcraft), qui cause des maladies de peau, des troubles de l’estomac ou des extrémités, est attribuée aux sorcières, des personnes animées de mauvaises intentions sous l’empire de la jalousie. (plus de détails sur les traitements traditionnels dans le Rapport d’activités / Operational Report I).
Aucun des guérisseurs interviewés n’a prétendu pouvoir traiter ou guérir le vih/sida, ce qui apporte un soutien à la critique de l’approche culturaliste. Bien au contraire, ils affirmaient clairement que cette pathologie relève du domaine des structures officielles de santé (ils l’appellent d’ailleurs “la maladie de l’hôpital”). Certains, au vu des symptômes des patients, disent même leur avoir suggéré la possibilité d’une infection vih et les avoir envoyés au centre de santé le plus proche. Dans certaines circonstances, donc, la culture locale agit en collaboration avec les institutions médicales officielles, et non contre elles.
III. CONCLUSIONS
Depuis les débuts de la lutte contre le vih/sida, les stéréotypes raciaux et culturels servent à expliquer des particularités dans la distribution du vih en Afrique. Malheureusement, ces mêmes clichés prévalent encore lorsque les dispensateurs de soins peinent à justifier la faible fréquentation des structures médicales proposant des soins contre le vih. A travers un exemple de comportement en matière de demande de soins chez les patients séropositifs, qui accèdent tardivement aux traitements, nous avons expliqué que la culture locale, à savoir l’interprétation traditionnelle des symptômes et la médecine traditionnelle, ne constitue qu’une petite fraction du problème que connaît Homa Bay. Contrairement à l’idée communément admise selon laquelle la culture des patients/des communautés déterminerait la recherche de soins et l’accès tardif au traitement, les retards de prise en charge étaient dûs essentiellement à l’incapacité des institutions médicales à diagnostiquer le vih chez ces patients quand ils se sont présentés à elles plus tôt dans leur parcours. Cet exemple met en lumière la nécessité d’évaluer de façon critique l’administration de soins de bonne qualité dans les opérations MSF. Il ouvre également des débats sur la justesse de nos perceptions quant aux bénéficiaires des programmes et sur nos hypothèses relatives aux déterminants culturels des comportements en matière de demande de soins. Une approche critique, fondée sur des preuves recueillies auprès des communautés/bénéficiaires, mais examinées et analysées à travers un oeil neutre, libéré des stéréotypes culturels, permettrait de développer des programmes vih/sida efficaces.
Références
Ayikukwei R., Ngare D., Sidle J., Ayuku D., Baliddawa J., Greene J. (2008). vih/AIDS and cultural practices in western Kenya: the impact of sexual cleansing rituals on sexual behaviours. Culture, Health & Sexuality 10 (6): 587-599.
Caldwell J. C., Caldwell P., Quiggin P. (1989). The Social Context of AIDS in sub-Saharan Africa. Population and Development Review 15(2): 185-234.
Ciao C., Mishra V., Ksobiech K. (2009). Spousal communication about vih prevention in Kenya. Demographic and Health Research Working papers Papers 64: 1-30.
Gisselquist D., Potterat J. J., Brody S. and Vachon F. (2003). Let it be sexuaual: How health care transmission of AIDS in Africa was ignored. International Journal of STD and AIDS 14
(3): 148-161.
Kovacic V. (2010). Access for more–overcome barriers to acces to vih/AIDS care in Homa bay, Kenya. Operational report I. MSF France, Mission Kenya.
MSF-France, 2009. Kenya Programs –Medical Activity Report 2009. Nairobi, Kenya.
National AIDS control Council, Kenya. December 2005. Kenya vih/AIDS Data Booklet. Nairobi, Kenya.
Ogoye-Ndegwa C. (2005). Modelling a traditional game as an agent in vih/AIDS behaviour-change education and communication. African Journal of AIDS Research 4(2): 91–98.
Vaughan M. (1991). Curing their ills: Colonial Power and African Illness. Polity Press and Basil Blackwell Ltd., U.K.
Période
Newsletter
Abonnez-vous à notre newsletter afin de rester informé des publications du CRASH.
Un auteur vous intéresse en particulier ? Inscrivez-vous à nos alertes emails.
